ارتوبیولوژیک ها موادی هستند که جراحان ارتوپدی از آنها برای کمک به بهبود سریعتر آسیبدیدگی ها استفاده میکنند. از این مواد برای بهبود ترمیم استخوانهای شکسته و عضلات، تاندونها و رباطهای آسیب دیده استفاده میشود. این محصولات بیشتر از موادی ساخته میشوند که به طور طبیعی در بدن وجود دارند. وقتی از آنها در غلظتهای بالاتر استفاده میشود، میتوانند به تسریع روند بهبودی کمک کنند. موضوع این مقاله، ارتوبیولوژیکهایی است که جراحان ارتوپدی از آنها برای کمک به بهبود استخوانهای شکسته استفاده میکنند.
روند بهبودی
وقتی یکی از استخوانها، عضلات یا تاندونها آسیب میبینند، ناحیه آسیب دیده خونریزی دارد. این خونریزی پایه پاسخ درمانی است. خونریزی راهی برای فاکتورهای بهبودی فراهم میکند تا به محل آسیب دیده برسند. علاوه بر خونریزی، سه عامل دیگر هم برای بهبودی لازم است. هر سه این عوامل، مواد ارتوبیولوژیک هستند که عبارتند از:
ماتریس:
ماتریس را میتوان خانهای تصور کرد که سلولها در آن زندگی و رشد میکنند و در نهایت استخوان، تاندون یا رباط را میسازند. مواد ماتریس رسانا هستند. یعنی ماتریس میتواند اجزای تشکیل دهندهای بسازد که به پر کردن شکاف استخوانها کمک میکنند.
فاکتورهای رشد:
این فاکتورها پروتئینهای کاملا متفاوتی هستند که برای عملکرد سلولها در طی روند بهبودی لازم هستند. بعضی پروتئینها به تسریع روند بهبودی کمک میکنند، در حالی که برخی دیگر به کنترل آن کمک میکنند یا سرعتش را کاهش میدهند. این عناصر بسیار شبیه ویتامینهایی هستند که ما هر روز برای بهبود سلامتی و عملکرد بدنمان مصرف میکنیم.
سلول بنیادی:
این سلولها میتوانند در شرایط متفاوت به سلولهای با خواص متفاوت تبدیل شوند و در شرایط ترمیمی به محل آسیب مهاجرت کنند.

رابطه بین ماتریس، فاکتورهای رشد و سلولهای بنیادی
ماتریس (ماده رسانا)
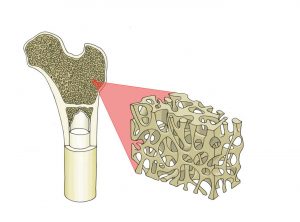
ماتریس یا ماده رسانا، خانه سلولهای بنیادی را فراهم میکند تا در آن رشد کرده و تبدیل به سلولهای بالغ شوند. اگر سلولهای بنیادی، خانهای برای رشد نداشته باشند نمیتوانند به سلولهای ترمیم کنندهای تبدیل شوند که قادر به بهبود استخوان، عضله، تاندون یا غضروف هستند.
وقتی استخوان فردی ترک میخورد یا میشکند، روند بهبودی آغاز میشود. درصورتی که بیشتر ماده استخوانی از بین نرفته باشد، سلولهای بنیادی باید بتوانند استخوان جدید بسازند و باعث بهبودی شوند. اما اگر بخش قابل توجهی از استخوان شکسته از بین رفته باشد، ممکن است شکاف بزرگی ایجاد شود. این اتفاق وقتی رخ میدهد که استخوان خرد شود، یا چندین تکه شود و از پوست عبور کند.
پیوندهای استخوانی
غالبا از پیوندهای استخوانی به عنوان ماده ماتریسی استفاده میشود. پیوندهای استخوانی دو نوع هستند.
اتوگرافت:
پیوند استخوان را میتوان از خود بیمار دریافت کرد. به این نوع پیوند، اتوگرافت گفته میشود. برای تامین این نوع پیوند از استخوانهای مختلفی میتوان استفاده کرد. پیوندها معمولا از کرست ایلیاک که بخشی از لگن خاصره یا فمور (استخوان ران) است گرفته میشوند.
برای برداشت پیوند استخوانی نیاز است که در حین عمل جراحی درمان آسیب دیدگی، یک برش اضافی ایجاد شود. این برش باعث میشود جراحی طولانیتر شود و میتواند باعث افزایش درد یا خطر عفونت پس از عمل شود. اگرچه پیوندهای اتوگرافت نتایج خوبی داشتهاند، بعضی افراد ممکن است برای مدتی در محل برداشت، درد داشته باشند.

بیشتر پیوندهای اتوگرافت از کرست ایلیاک ران برداشته میشوند.
آلوگرافت:
گزینه دیگر برای گرفتن پیوند استخوان بیمار، آلوگرافت نام دارد که همان استخوان فرد مرده است. آلوگرافت معمولا از بانک استخوان استخراج میشود. مانند سایر اعضای بدن، میتوان بافت استخوانی را نیز هنگام مرگ اهدا کرد.

تفاوت اصلی بین پیوندهای اتوگرافت و آلوگرافت این است که پیوند اتوگرافت حاوی سلولهای بنیادی زنده است در حالی که استخوان آلوگرافت چنین نیست. به همین دلیل، اغلب برای تقویت ترمیم به استخوان آلوگرافت شده فاکتورهای رشد اضافه میشوند. استفاده از آلوگرافتها افزایش یافته است، زیرا دیگر احتمال وجود درد در محل برداشت از بین میرود. هر دو نوع پیوند استخوان خطرات و مزایایی دارند که جراح در مورد آنها توضیح خواهد داد.
ماده ماتریس مصنوعی
از مواد ساخته دست بشر، مانند فسفات کلسیم نیز میتوان برای پر کردن فضای خالی بزرگ بین انتهای استخوان استفاده کرد. در صورت درمان صحیح، فسفات کلسیم میتواند موادی را تشکیل دهد که شباهت زیادی به استخوان دارند. فسفات کلسیم سوراخهایی دارد که اندازهشان درست مناسب ورود سلولهای بنیادی و تبدیل آنها به سلولهای بالغ است. هم فسفات کلسیم و هم استخوان فرد مرده، درد و سایر خطرات ناشی از جراحی اضافی برای برداشت پیوند اتوگرافت را از بین میبرند.

این تصویر، نمایی میکروسکوپی از مواد ماتریس استخوانی و نوع سوراخهای مورد نیاز برای اسکان سلولهای بنیادی را نشان میدهد.
فاکتورهای رشد
فاکتورهای رشد با غلظت پایین در داخل استخوان و سایر قسمتهای بدن وجود دارند. این فاکتورها را میتوان با مهندسی ژنتیک در غلظتهای بالاتر تولید کرد. کارهای زیادی با استفاده از مهندسی ژنتیک برای کمک به مشکلات پزشکی در حال انجام است. مهندسی ژنتیک، پیشرفتهای چشمگیری در ترمیم سریعتر و بهتر استخوانها ایجاد کرده است.
مهندسی ژنتیک میتواند مقادیر زیادی از عنصر مورد نیاز را به شکل خالص تولید کند. در طی فرآیند مهندسی ژنتیک، سیگنالهای داخل سلول تغییر میکنند تا عملکرد سلول را تغییر دهند. برای کمک به ترمیم استخوان، سلولها میتوانند به کارخانههایی تبدیل شوند که پروتئینهای فاکتور رشد تولید میکنند.
پروتئینهای فاکتور رشد و ترمیم استخوان
پروتئینهای فاکتور رشد نقش مهمی در روند بهبودی دارند. آنها سلولهای بنیادی را به محل آسیب دیدگی فرا میخوانند. به این عمل کشش شیمیایی میگویند. سلولهای بنیادی به سمت ناحیه آسیب دیده کشیده شده و در آنجا تبدیل به سلولهای “ترمیم کننده” میشوند.
کشش شیمیایی فقط زمانی عمل میکند که خونرسانی خوبی در اطراف ناحیه آسیب دیده وجود داشته باشد. اگر جریان خون خوبی وجود نداشته باشد، پروتئینها نمیتوانند سلولهای بنیادی را جذب کنند یا راهی برای انتقالشان به ناحیهای که به آنها نیاز است فراهم کنند.
پروتئینهای ریختزایی استخوان
بسیاری از انواع پروتئینها به ترمیم استخوان کمک میکنند و میتوان آنها را با مهندسی ژنتیک تولید کرد. قویترین این نوع پروتئینها، پروتئینهای ریختزایی استخوان (BMPها) هستند. این پروتئینهای مصنوعی به ترمیم عضله، تاندون و غضروف نیز کمک میکنند. BMPها که در دهه ۱۹۶۰ کشف شدند، امروزه در مقادیر بالا تولید میشوند تا ترمیم استخوان آسیب دیده را به طور موثری تسریع کنند، به خصوص در شکستگیهایی که جوش خوردنشان دشوار است.
سلولهای بنیادی
به دلیل قابلیتهای ترمیمی سلولهای بنیادی، پزشکان روشهایی ابداع کردهاند که سلولهای بنیادی را سریعتر و در تعداد بالاتر به محل آسیب دیده بیاورند. اولین قدم در این فرآیند، بازیابی سلولهای بنیادی است. این بازیابی را میتوان با برداشت آنها از بیمار، یا از طریق یک برنامه اهداکننده سلول بنیادی انجام داد.
برداشت سلول بنیادی
منابع زیادی از سلولهای بنیادی در بدن انسان وجود دارد. مهمترین منبع، مغز استخوان است. مغز استخوان در مرکز استخوانهای بلندی مانند استخوانهای بازو، ساعد، رانها و ساقها قرار دارد. استخوان لگن حاوی بالاترین غلظت سلولهای بنیادی است. بنابراین، مغز استخوان در استخوان لگن، متداولترین منبع برای برداشت سلولهای بنیادی است.
پزشک، سلولهای بنیادی را با سوزن از مغز استخوان بیرون میٰکشد، با همان روشی که خون را برای آزمایش، از بازو بیرون میکشند. سپس جراح ارتوپد این مقدار زیاد سلول بنیادی را در محل آسیب دیده وارد میکند. این عمل، مدتزمان لازم برای اینکه سلولهای بنیادی خود را به محل آسیبدیده برسانند را حذف کرده و آنها را با غلظت بالاتری تحویل میدهد که در نتیجه روند بهبودی تسریع میشود.
اهدای سلولهای بنیادی
جراحان ارتوپدی میتوانند از سلولهای بنیادی اهداشده نیز برای ترمیم استفاده کنند. تقریبا به همان روشی که انتقال خون سالانه به میلیونها بیمار کمک میکند، سلولهای بنیادی گرفته شده از اهداکنندگان پس از مرگ نیز به میلیونها بیمار ارتوپدی کمک میکنند. وقتی این سلولها برداشت میشوند تحت درمان قرار میگیرند تا در بیمار، واکنش ایمنی یا آلرژیک ایجاد نکنند.

آینده ارتوبیولوژیکها
هر سال، پیشرفتهای جدید زیادی در زمینه ارتوبیولوژیکها اتفاق میافتد. به عنوان مثال، محققان در حال حاضر بر روی “چسب استخوان” کار میکنند که نه تنها استخوانهای ترک خورده را در کنار هم ثابت میکند، بلکه موادی نیز برای کمک به روند ترمیم فراهم مینماید. در حال حاضر، هنوز اثربخشی چسبهای استخوانی اثبات نشده است و هیچ موردی موجود نیست. با این وجود، این چسبها پتانسیل بسیار خوبی در آینده خواهند داشت.
امروزه پزشکان به نسبت ۲۵ سال پیش که اکثر ارتوبیولوژیکها در دسترس نبودند، گزینههای بسیار بیشتری برای کمک به ترمیم سیستم اسکلتی عضلانی دارند. هدف بازگرداندن بیماران به همان شکل قبل از آسیب دیدگی است.


